このページはあくまでmasaの勉強用の記録です。実臨床に用いる場合は自己責任でお願いします。記事作成中の情報ですのでご自身で最新の情報を確認した上でお願いします。
感染性心内膜炎の概論
感染性心内膜炎の診察
感染性心内膜炎の検査
感染性心内膜炎の診断:クライテリア
〜修正Duke診断基準(Clin Infect Dis. 2000 Apr;30(4):633-8)〜
- IEを裏付ける血液培養陽性
Ⅰ.2回の血液培養でIEに典型的な以下の病原微生物のいずれかが認められた場合
・Streptococcus viridans/Streptococcus bovis/HACEK group/Staphylococcus aureus/Enterococcus(他に感染巣が無い状態)Ⅱ. 血液培養がIEに矛盾市内病原微生物で持続的に陽性
・12時間以上間隔をあけて採取した血培が2回以上陽性
or 3回の血液培養のすべて、か、4回以上の血液培養の大半が陽性Ⅲ. Ⅰ回の血液培養でもCoxiella burnetiiが検出された場合 or 抗I相菌IgG抗体価800倍以上
- 心内膜障害所見
Ⅰ. IEの心エコー図所見;人工弁置換術後・IE可能性例・弁輪部膿瘍合併例ではTEE推奨
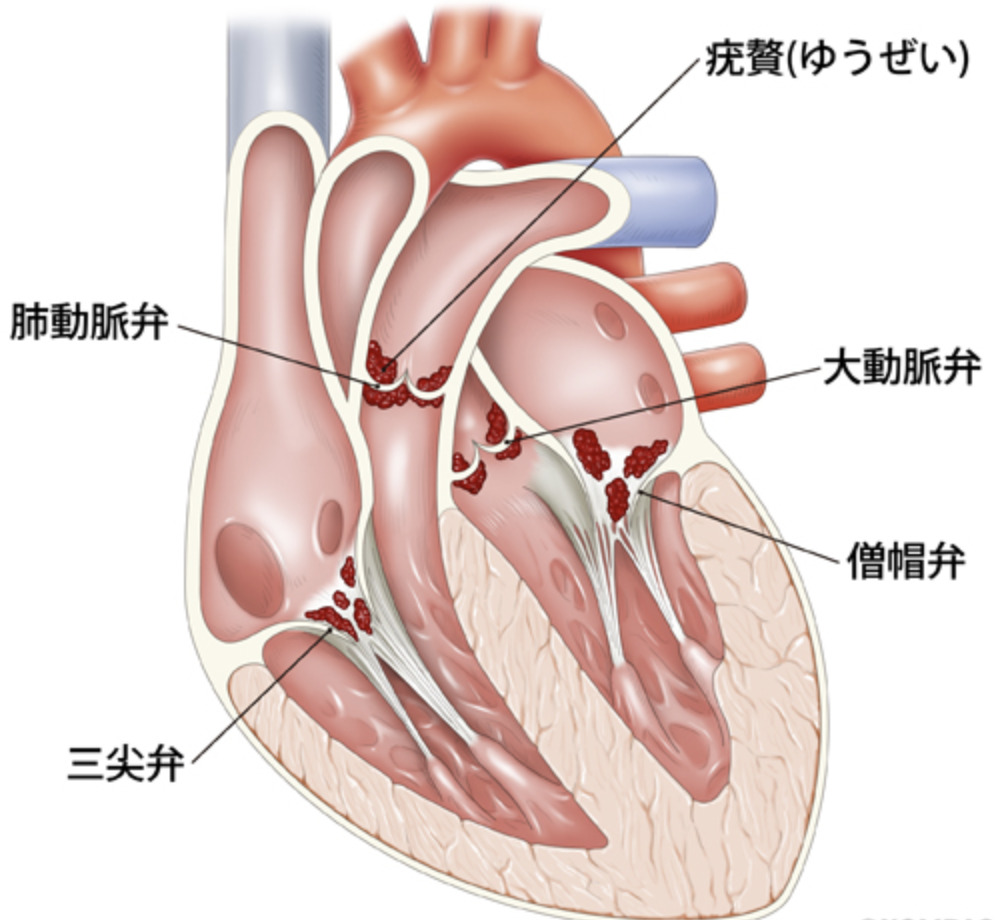
・弁or周囲支持組織の上 or 逆流ジェット通路 or 人工物の上に見られる振動性の心臓内腫瘤(s.o疣贅)
・膿瘍
・人工弁の新たな部分的裂開Ⅱ. 新規の弁逆流(既存のものの悪化・変化のみでは十分ではない)
【小基準】
- 素因:素因となる心疾患or静注薬物常用(透析患者なども)
- 発熱:38度以上
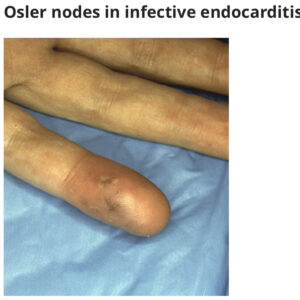
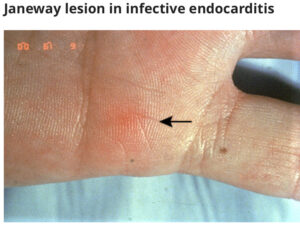
- 血管現象:主要血管塞栓、敗血症性梗塞、感染性動脈瘤、頭蓋内出血、眼球結膜出血、Janeway発疹
- 免疫学的現象:糸球体腎炎、Osler結節、Roth斑、リウマチ因子
- 微生物学的所見:血液培養陽性であるが、上記の大基準を満たさない場合、またはIEとして矛盾のない活動性炎症の血清学的証拠
〜判定基準〜
【確診】
病理学的基準
①培養、または疣腫、塞栓をおこした疣腫、心内膿瘍の組織検査により病原微生物が検出されること
②疣腫や心内膿瘍において組織学的に活動性心内膜炎が証明されること
臨床的基準
①大基準2つ
②大基準1つ および 小基準3つ
③小基準5つ
【可能性】
①大基準1つ および 小基準1つ
②小基準3つ
【否定的】
①IE症状を説明する別の確実な診断
②IE症状が4日以内の抗菌薬投与により消退
③4日以内の抗菌薬投与後の手術時or剖検時に病理学的所見を認めない
④上記「可能性」基準に当てはまらない
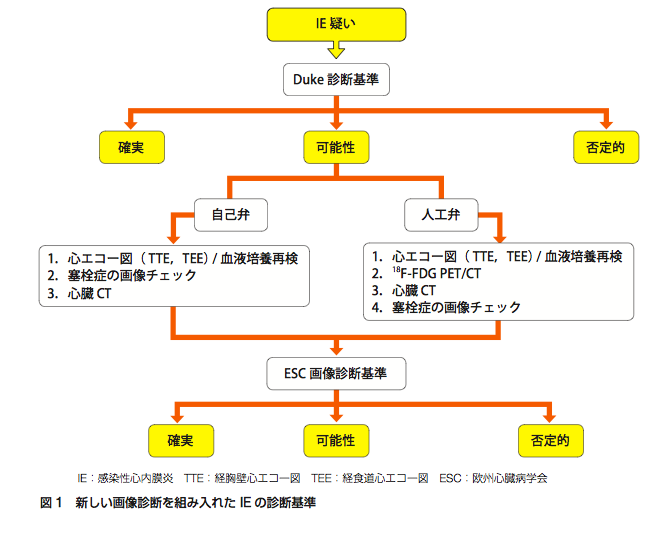
画像診断基準:ESCガイドラインより
A.心エコー図所見
・疣贅
・膿瘍/仮性動脈瘤/心内瘻孔
・弁穿孔or弁瘤
・人工弁の新たな部分的裂開
B.置換人工弁周囲における16F-FDG PET/CT(術後3ヶ月以上経過している場合)や白血球シンチSPECT/CTの取り込み(*1)
C.CTによる弁周囲膿瘍の検出
*1;PET-CTでのIEの診断について。
徐々に進んできている所。人工弁での撮像が、疣贅がTTE/TEEでも見つからない場合に補助的診断になりうるとされている。ただ自然弁の患者ではまだ確立されてはいない(ただ感度が低いだけで、特異度は高い、とする報告も:The Role of 18F-Fluorodeoxyglucose Positron Emission Tomography/Computed Tomography in the Diagnosis of Left-sided Endocarditis: Native vs Prosthetic Valves Endocarditis.)
→ 人工弁は感度93%/特異度90%に対し、自然弁は感度22%/特異度100%。
また日本での症例でPET-CTを使って診断した自然弁患者のケースも(Diagnostic performance of FDG-PET/CTA in native mitral valve endocarditis)
<診断のフローチャート:循環器学会ガイドライン2017年>
感染性心内膜炎の治療
- 進行性の心不全合併
- 再発性塞栓合併
- 弁輪膿瘍+
- 血液培養陰性化しない
- MRSAや耐性腸球菌などで抗生剤での治療困難
*サイズが10mm以上の疣贅はOpeへ。中枢病変合併があればそれも出来るだけ早くOpeへ。
治療予後が悪くなる4つの因子
- 患者背景:高齢・人工弁感染・フレイル・既存疾患(DM、腎障害、肝障害、肺疾患、ステロイドなどの免疫抑制状態)
- 合併症:心不全・腎不全・脳塞栓症・脳出血・敗血症性ショック
- 原因菌:ブドウ球菌・多剤耐性菌・真菌・非HACEK群グラム陰性桿菌・抗菌薬後も炎症が持続
- 心エコー図所見:左心系の疣腫・弁輪部膿瘍・可動性を有する大きな疣腫・広範囲な弁破壊・低心機能・肺高血圧
〜コラム1 【血液培養陰性感染性心内膜炎】〜
→ 検出率が35-40%に低下する。抗菌薬中止後、培養陽性化に7-10日程度かかるとされるが、短期間の投与ならば数日中止で陽性化する(J Antimicrob Chemother 2012; 67: 269–289.)
・遅育性細菌
・海外ではNVS/Trppheryma whipplei
・HACEK:ただ最近はほぼ5日以内に検出可能(Clin Infect Dis 2005;41:1677–80.)
・Coxiella/Bartonella/Brucella/Mycoplasma/Legionella/Chlamydia
・真菌:Candida,Aspergillus
・抗酸菌:Tuberculosis/Nontuberculous
・Behcet病:1-2%に合併、若年男性に多いとされる(Medicine (Baltimore) 2012;91:25–34.)
・その他PNやGPAなどの血管炎でも起こすことがあり得る。
〜コラム2 IEを否定するのも難しい〜


コメント